
Momfit — продуктовое исследование
Проблема: женщины хотят поддерживать форму и самочувствие при беременности и после родов, но привычные упражнения, ритм и контроль нагрузки перестают подходить: запреты врача, плавающая энергия, нерегулярный сон, боль и страх перегрузки, что приводит к разрыву привычного режима тренировок. Мамы вынуждена выстраивать новый режим, который полностью зависит от ребенка. Приходится налаживать лактацию, режим сна, также нужно успевать делать домашние дела. В связи с этими причинами, мамы крайне редко идут в тренажерный зал до того, как ребенок начнет ходить.
При этом откладывать тренировки на период более года, если девушка хочет восстановить дородовые параметры, не стоит. Как показывают исследования, если женщина не возвращается к тренировкам в течение 1,5–2 месяцев после родов, восстановление формы займет не менее 2 лет.
Кроме того, анализ психологической литературы, выделяет множество различных причин, по которым женщинам трудозатратно заниматься физической активностью, среди них наиболее выраженными являются следующие: - чрезмерный перфекционизм; - отсутствие помощи от партнера или ближайших родственников; - несоответствие ожидания и реальности о материнстве; - нехватка времени на уход за собой и свое развитие; - погруженность в рутину, многозадачность; - обесценивание ухода и воспитания ребенка от родственников и мужа; - неудовлетворённость браком; - недостаток финансов. Следует отметить, что каждая из причин индивидуальна для каждой мамы, многое зависит от ее личностных характеристик, личности партнера и системы ценностей.
Цель исследования: показать, как исторические культурные сценарии женского здоровья и массовой физкультуры породили текущую логику «адаптивных тренировок» и как эта логика переносилась из кабинета ЛФК и залов в цифровые сервисы.
Объект исследования: Взаимосвязь движения, физической активности с эффектом на самочувствие. Правила по занятиям спорта: что следует делать, чего избегать, и как материальные пособия, методички, курсы по фитнесу адаптировались к онлайн-формату.
Чтобы рассмотреть проблему комплексно нужно исследовать ее через все аспекты жизни женщин, для этого стоит обратиться к биопсихосоциальной модели Джорджа Энгеля. В наше время уже никто не сомневается в том, что есть связь соматического (телесного) проявления с психологическими и социальными факторами, непосредственно влияющими на ход и течение беременности, развитие и формирование новой жизни. В основе этой модели лежит идея о том, что «болезнь и здоровье являются результатом взаимодействия биологических, психологических и социальных факторов». Согласно Дерику Т. Уэйду и Питеру У. Халлигану, по состоянию на 2017 год, эта модель является общепринятой. Идея, лежащая в основе этой модели, заключается в том, чтобы рассматривать психическое состояние, психическое расстройство как реакцию на болезнь, к которой человек генетически предрасположен при возникновении стрессовых жизненных ситуаций. Пациенты, получающие медицинскую помощь по биопсихосоциальной модели получают помощь включающие небиологические факторы их личности, такие как социальный статус, расовая принадлежность и пол.
Биопсихосоциальная модель Джорджа Энгеля
Фактически, материнская заболеваемость и смертность являются одним из наиболее острых примеров неравенства в здравоохранении в Северной Америке. Причины связи между использованием дородовой помощи и социально-демографическими или социально-экономическими факторами не до конца понятны и, вероятно, сложны и запутанны. Что более принципиально, социально-демографические факторы не являются непосредственными причинами различий в использовании дородовой помощи, но могут указывать на глубинные причины, такие как системный расизм. Например, чернокожие и латиноамериканские женщины сталкиваются с несколькими типами экономических и социальных барьеров, которые могут объяснять более низкий уровень надлежащего дородового ухода. Также имеются данные о том, что расизм и воспринимаемая дискриминация могут предсказывать более низкий уровень надлежащего дородового ухода среди чернокожих и латиноамериканских женщин.
Последнее зависит от гендерного положения женщины в конкретном регионе или индивидуального отношения к воспитанию обоими родителями, если культура воспитания консервативна и патриархальна, то скорее всего все обязанности лежат на женщине, следовательно, на уход за собой первый год у нее не остается времени, на занятия спортом и легкую гимнастику тем более. До недавнего времени общепринятый метод лечения болезней и поддержания здоровья основывался на медицинской или биологической модели, концентрируясь исключительно на медицинских вмешательствах для решения проблем со здоровьем у конкретного человека. Хотя этот подход когда-то считался достаточным, современные исследования в области психологии и социальных наук ставят под сомнение его эффективность. В настоящее время ученые работают над созданием более широкой модели здоровья, включающей в себя достижения психологии и социальных наук, с целью улучшения ее практического применения в клинических условиях. В рамках биопсихосоциальной модели гендер рассматривается некоторыми исследователями как сложная и многогранная структура, сформированная в результате сложного взаимодействия социальных, психологических и биологических факторов.
Эта точка зрения, поддерживаемая организацией «Гендерный спектр», определяет гендер как многогранную взаимосвязь между тремя ключевыми аспектами: телом, идентичностью и социальным гендером.
Биологические факторы включают гормональные сдвиги (эстроген, прогестерон), генетическую предрасположенность (полиморфизмы генов серотонина), воспалительные процессы (интерлейкин-6) и осложнения вроде гестационного диабета или преэклампсии. Послеродовые состояния, такие как депрессия (PPD), часто связаны с дисрегуляцией HPA-оси и эпигенетическими изменениями, усиливающимися после родов. Эти элементы взаимодействуют с другими уровнями, делая чисто биомедицинский подход недостаточным. Психологические компоненты охватывают стресс, тревогу по поводу родов, историю психических расстройств и личностные черты вроде нейротизма или перфекционизма. В послеродовом периоде эмоциональные реакции на травматические роды или незапланированную беременность повышают риск PPD, опосредуя биологические изменения через восприятие и копинг. Низкая самооценка и негативный когнитивный стиль усиливают уязвимость, требуя психологической поддержки.
Социальные факторы включают поддержку семьи, социально-экономический статус, насилие в отношениях, иммигрантский статус и культурные нормы. Недостаток социальной поддержки или дискриминация коррелируют с низким использованием послеродового ухода и повышенным риском осложнений, особенно в уязвимых группах. Культурные ритуалы (например, помощь родственников) могут защищать, подчеркивая роль контекста в профилактике.
Модель Энгеля способствует междисциплинарному лечению: скринингом рисков, терапией и социальной помощью для снижения послеродовой заболеваемости. Послеродовой период представляет собой критическую фазу для физической активности женщин, где сталкиваются биологические изменения, психологические барьеры и социальные ограничения, приводящие к прерыванию тренировок. Усталость, дефицит времени и отсутствие мотивации усугубляют эти проблемы, делая возврат к спорту сложным. Настоящее исследование интегрирует теории Бурдье, де Серто, Бандуры, Прочаска и ДиКлементе, Леонтьева и Фуко для анализа устойчивых привычек, тактик адаптации и конфликтов норм, предлагая рамку для поддержки мам.
Теоретическая основа: Хабитус Бурдье
«Габитус» — социологическое понятие, введенное Хабитусом Пьером Бурдье представляет собой систему устойчивых диспозиций — неосознанных предрасположенностей к восприятию, мышлению и действию, формируемых социальным опытом, классовой принадлежностью и жизненными условиями, которые формируют привычки и образ жизни индивида. Болезни и состояния матери после родов — такие как послеродовая депрессия, инфекции, анемия или опущение органов малого таза — можно анализировать через эту призму как проявления столкновения привычного габитуса «женщины» с радикальными трансформациями социального поля материнства.
Пьер Бурдье, французский социолог, философ
Габитус будущей матери кристаллизуется в предшествующих условиях: социальном классе, семейных традициях, доступе к медицинским ресурсам и культурным нормам ухода за телом. Формируется габитус в детстве и может меняться по мере прохождения различных социальных сфер — работы, образования, получения дополнительных навыков (секции, кружки, курсы). Женщины из рабочего класса с ограниченным экономическим капиталом могут иметь габитус, ориентированный на выживание и игнорирование «мелких» симптомов (например, усталости), что усиливает риск осложнений вроде лактостаза или тромбозов из-за несвоевременного обращения за помощью. В то же время представительницы средних и высших классов, с габитусом, ценящим профилактику и самоконтроль, чаще распознают ранние признаки депрессии или гормональных сдвигов как «нормальные» и активно их корректируют.
Роды разрушают привычные структуры: тело меняется (сокращение матки, лохии, эмоциональная нестабильность), а новое поле — материнство — навязывает практики кормления, сна и ухода, несовместимые с прежним габитусом. Это порождает «диссонанс»: габитус, сформированный на индивидуальной карьере или потреблении, сталкивается с необходимостью жертв (например, недосыпание провоцирует психические расстройства у 30–40% матерей), приводя к патологиям как к «непредвосхищенным» практикам — от мастита до хронической усталости. Адаптация происходит через импровизацию: габитус эволюционирует, интериоризуя новые вероятности (например, классовые различия в доступе к послеродовым осмотрам определяют скорость восстановления).
Тактики повседневности де Серто
Тактики повседневности Мишеля де Серто представляют собой хитроумные, импровизированные практики «слабых» — обычных людей, которые, не владея собственным пространством, используют моменты, пробелы и подручные средства в рамках навязанных «стратегий» сильных институтов (государства, медицины, культуры), чтобы создавать альтернативные пути выживания и сопротивления. Послеродовые болезни и состояния матери (депрессия, инфекции, усталость, гормональные сбои) можно рассматривать как поле такой борьбы: тело женщины после родов становится ареной, где официальные стратегии родовспоможения (протоколы выписки, рекомендации ВОЗ) сталкиваются с тактиками самосохранения в хаосе повседневности.
Мишель де Серто, 1986 год
Стратегии и тактики в послеродовом поле
Медицинские и социальные институты навязывают стратегии — стандартизированные графики осмотров, лекарства и нормы восстановления (например, контроль лохий через 6 недель), превращая материнство в «карту» с четкими траекториями. Матери же отвечают тактиками: пропускают визиты к врачу, маскируя симптомы под «норму» (встречаются случаи самолечения мастита травами вместо антибиотиков), или перестраивают пространство дома — кормление по требованию вопреки расписанию, что провоцирует истощение, но сохраняет связь с ребенком. Эти уловки «незримы»: они не меняют систему, но позволяют выживать, превращая боль (тромбоз от неподвижности) в возможность перераспределить ресурсы семьи.
Тактики как изобретение здоровья
В тактиках де Серто послеродовые состояния — не пассивные патологии, а продукты «браконьерства»: мать «гуляет» по телу, как по городу, игнорируя запреты (игнор боли для уборки, приводящий к опущению матки), и создает «линии хода» — ритуалы вроде совместного сна, маскирующие недосып под близость. Депрессия возникает как диссонанс: тактики сопротивления (отказ от идеала «супермамы») сталкиваются со стратегиями рекламы и соцсетей, но в итоге эволюционируют в новые практики (сообщества мам в чатах для обмена советами). Таким образом, болезни видятся как побочный эффект изобретательности — матери «делают» здоровье из навязанного социального сетями или окружением, при этом игнорируя реальные проблемы.
Теория самоэффективности Бандуры
Самоэффективность, согласно теории Альберта Бандуры, — это вера человека в собственную способность успешно выполнять определённые задачи, достигать целей и справляться с трудностями. Строится самоэффективность на четырех факторах: личный опыт успеха, косвенный опыт (наблюдение за успехами других), обратная связь и похвала, эмоциональное и физическое состояние. Самоэффективность в призме послеродового состояния строится на микро-успехах, таких как выполнение кегель-упражнений, приседаний, коротких 5-10-минутных тренировках, создавая обратную связь для мотивации при колебаниях энергии. Тренинги на основе этой теории снижают послеродовую депрессию и тревогу, повышая уверенность в тренировках. Маркеры успеха, как улучшение тонуса мышц, удерживают режим, особенно в первые шесть недель.
Теория Бандуры доказано снижает тревожность и риск послеродовой депрессии. Послеродовая депрессия и тревожность являются одними из самых частых осложнений, с которыми сталкиваются женщины, и создают множество проблем для матери, ребёнка и семьи. Учитывая влияние самоэффективности на адаптацию женщин к условиям беременности и родов, а также на их психическое здоровье в этот период, настоящее исследование было разработано с целью изучения влияния тренингов для беременных, основанных на теории самоэффективности Бандуры, на послеродовую депрессию и тревожность, а также на характер родов. В клиническом исследовании Национальной библиотеки биотехнологий США 64 беременные женщины были случайным образом разделены на группы вмешательства и контрольную.
Матери в группе вмешательства прошли обучение по подготовке к беременности в течение восьми занятий (каждое занятие длилось 2 часа) с 20-й недели беременности. Занятия проводила квалифицированная акушерка, а содержание обучения основывалось на компонентах самоэффективности Бандуры. Матери в контрольной группе получали стандартную медицинскую помощь. Беременные женщины обеих групп заполняли анкету с демографической и репродуктивной информацией, а также опросник Бека по депрессии и тревожности Спилбергера несколько раз: до начала программы, через неделю и через месяц после родов.
Результаты: Результаты показали, что программа обучения значительно снизила показатель депрессии через 1 неделю и 1 месяц после родов в группе вмешательства по сравнению с контрольной группой. Кроме того, программа обучения снизила средний показатель явной и скрытой тревожности в группе вмешательства через 1 месяц после родов, хотя это снижение не было статистически значимым. Более того, у 80,55% женщин в группе вмешательства и у 58,33% женщин в контрольной группе роды проходили через естественные родовые пути, что существенно различалось между двумя группами по типу родов. Результаты показали, что занятия по подготовке к беременности, основанные на теории самоэффективности Бандуры, снижают депрессию и тревожность, а также увеличивают частоту естественных (вагинальных) родов.
Согласно исследованиям, послеродовую депрессию и тревожность вызывают многочисленные факторы, такие как депрессия в анамнезе, низкий уровень дохода, отсутствие брака, отсутствие работы, низкая самоэффективность и наличие осложнений беременности, таких как преэклампсия. Исследования показывают, что люди с высокой самоэффективностью могут эффективно справляться с событиями и обстоятельствами, поскольку они ожидают успеха в преодолении проблем. Высокая самоэффективность снижает стресс от неудач и улучшает способности к решению проблем. Другими словами, люди с высокой самоэффективностью и независимостью обычно сталкиваются с меньшим количеством препятствий на пути к удовлетворению своих потребностей в области здравоохранения и испытывают меньше проблем с физическим и психическим здоровьем.
Бандура считает, что воспринимаемая самоэффективность влияет на все аспекты поведения и приводит к приобретению нового поведения и даже к контролю или прекращению существующего поведения. Самоэффективность также влияет на то, как люди выбирают и сколько усилий они вкладывают в работу, а также на испытываемые ими волнения, такие как тревога, стресс и шаблоны мышления. Люди с высокой самоэффективностью более склонны к сложному поведению и предлагают более точные интерпретации поведения, связанного со здоровьем. Более того, они могут легко контролировать свое поведение. Кроме того, самоэффективность играет важную роль в регулировании связи между знаниями и поведением людей. Следовательно, структура самоэффективности может использоваться специалистами в области здравоохранения в качестве теоретической базы во многих программах обучения здоровью для создания и продвижения здорового поведения. В исследовании Фати и соавторов женщины с более высоким уровнем самоэффективности и социальной поддержки испытывали меньше послеродовой депрессии, чем другие.
Кроме того, исследования показали, что с помощью различных методов обучения и консультирования можно значительно повысить уровень самоэффективности беременных женщин. Другими положительными эффектами такого обучения являются увеличение физической активности, снижение страха родов и боли, а также снижение необходимости в инвазивных процедурах, таких как эпизиотомия и экстренное кесарево сечение.
В последние годы в медицинских центрах проводятся занятия по подготовке к беременности. На этих занятиях следует отметить, что для повышения желания женщины к вагинальным родам недостаточно просто информировать ее и улучшать навыки адаптации, необходимо также повысить ее веру в свои собственные силы. Принимая во внимание влияние «самоэффективности» матерей во время беременности и родов в соответствии с новыми условиями и их психическое здоровье в этот период, можно предположить, что программа обучения может быть полезна для повышения самоэффективности и психического здоровья матерей в послеродовой период. Поэтому настоящее исследование было направлено на определение влияния занятий по подготовке к беременности, основанных на теории самоэффективности Бандуры, на послеродовую депрессию и тревожность.
Стадии изменения поведения Прочаска и ДиКлементе
Эта модель описывает наш процесс принятия решения и действий, направленных на достижение цели. Каждый раз, когда в нашей голове появляется мысль о том, что мы хотим что-либо в своей жизни изменить, мы проходим некоторые этапы, как раз об этом нам и сообщает транстеоретическая модель. Без понимания данных этапов и того, что это нормально, очень сложно удержаться и закончить начатое.
Стадийная модель изменения поведения Прочаска и ДиКлементе
Транстеоретическая модель (TTM) Джеймса Прочаска и Карло ДиКлементе описывает изменение поведения как спиральный процесс через пять стадий: предразмышление (отрицание проблемы), размышление (осознание и взвешивание), подготовка (планирование), действие (активные изменения) и поддержание (закрепление). Релapse (срывы) нормальны и приводят к цикличному прогрессу. В послеродовом восстановлении TTM объясняет, как женщины переходят от игнорирования симптомов (усталость, депрессия) к устойчивым привычкам ухода за собой.
Послеродовое восстановление в контексте TTM
Послеродовое восстановление включает физическое (заживление, фитнес), эмоциональное (борьба с депрессией в 10-15% случаев) и поведенческое (грудное вскармливание, сон) адаптирование. Женщины часто игнорируют свое состояние из-за усталости или мифов о «норме».
Стадии TTM в послеродовом периоде
1. Предразмышление: Женщина игнорирует боли или тревогу, считая их «временными». Риск: хроническая усталость, отказ от помощи. 2. Размышление: Осознание пользы упражнений или терапии, но страх срыва. Длится недели; нужны pros/cons списки. 3. Подготовка: План (ежедневные прогулки, консультации). Короткая стадия, фокус на барьерах. 4. Действие: Активное выполнение (Кегель-упражнения, диета) первые 6 месяцев. Высокий риск рецидива от стресса. 5. Поддержание: >6 месяцев; привычки автоматизированы, триггеры (бессонница) минимизированы.
Применение и интервенции
TTM применяется в программах по грудному вскармливанию и антидепрессивным практикам: скрининг стадии определяет тактику (consciousness-raising для ранних, stimulus control для поздних). Исследования показывают, что stage-matched интервенции повышают adherence на 20-30%, снижая депрессию. В России модель интегрируют в перинатальную поддержку для профилактики рецидивов.Рекомендации
Мониторьте стадию еженедельно: предразмышление — образование, действие — поддержка групп. Учитывайте спираль: срыв после поддержания — норма, возвращает к размышлению. Интегрируйте с приложениями для трекинга, повышая самоэффективность на 15-25%.Модель стадий «намерение → проба → поддержание» выявляет срывы у мам преимущественно на этапе поддержания из-за усталости и новых обязанностей. Артефакты вроде чек-листов и приложений закрепляют переходы, помогая выйти из рецидива. В беременности как «пивотальной смене» эта карта показывает, как мотивация угасает без поддержки.
Деятельностный подход Леонтьева
Деятельностный подход А. Н. Леонтьева рассматривает психику как продукт деятельности, структурированной по уровням: деятельность (мотивы, цели), действие (цели, условия) и операции (автоматизмы). Мотив определяет направленность, а ведущая деятельность формирует личность. В послеродовом восстановлении это объясняет переход от репродуктивной деятельности (беременность) к материнской, где восстановление — действие в структуре ухода за ребенком.
Послеродовое восстановление как деятельность
Послеродовое восстановление — не пассивный процесс, а активная деятельность с мотивом сохранения здоровья для материнства. Физическое заживление (кегель-упражнения) становится операцией в действии «самоухода», эмоциональная адаптация — в «взаимодействии с ребенком». Нарушения возникают при несоответствии мотивов (усталость подавляет) или внешних условий (отсутствие поддержки), приводя к депрессии в 10-20% случаев.Структура восстановления по Леонтьеву
1) Деятельность: Материнская, мотив — благополучие ребенка; восстановление подчинено ей, интегрируя самоуход. 2) Действия: Осознанные (прогулки, питание, сон), ориентированные на цели (возврат формы); зависят от условий (время, ресурсы). 3) Операции: Автоматические (дыхание, привычки кормления); формируются через повторение, но срывы (стресс) требуют перестройки. 4) Переход к новой ведущей деятельности требует зоны ближайшего развития, где медперсонал выступает опорой.Эмпирические аспекты и проблемы
Восстановление нарушается при доминировании побуждений (усталость как низший уровень), блокирующих действия: женщины игнорируют упражнения, фокусируясь на ребенке. Исследования показывают, что групповые занятия (как совместная деятельность) повышают мотивацию, снижая тревогу на 25%. В российском контексте подход интегрируют в перинатальную психологию для профилактики.Рекомендации по интервенциям
Интервенции строят на зонах развития: диагностика мотивов через опросы, обучение операциям (видеоуроки), совместная деятельность (группы матерей). Это повышает эффективность на 30%, предотвращая рецидивы.Нормализация практик Фуко
Мишель Фуко анализирует власть как сеть микропрактик, дисциплинирующих тела через нормализацию, наблюдение и биополитику. В послеродовом восстановлении эти практики проявляются в медицинских протоколах, где женское тело объективируется как объект контроля: от лохий до психологической адаптации. Медицинские рекомендации (упражнения Кегеля с 3-го дня, осмотры каждые 6 недель) формируют «нормальную» мать, маскируя власть под заботу.
Дисциплинарная власть над телом
Фуко описывает дисциплину как анатомо-политику: тело тренируется через упражнения, расписания (дыхательная гимнастика с 1-го дня, ходьба с 5-7-го). Послеродовые программы (ЛФК, физиотерапия) создают покорное тело, где боль или усталость интерпретируются как отклонение, требующее коррекции. Женщины подчиняются gaze врача (УЗИ, контроль швов), внутренне усваивая самодисциплину, что снижает осложнения на 25-30%, но усиливает тревогу.Биополитика и нормализация материнства
Биополитика Фуко регулирует популяции через нормы рождаемости и здоровья: федеральные программы в России (психологическая помощь в 70% регионов) продвигают «идеальную» политику восстановления, снижая депрессию на 40-45%. Женщины классифицируются (ранний/поздний период, кесарево/естественные роды), с технологиями (лазерная терапия, \+20-25% заживления) как инструментами нормализации. Риск: сопротивление подавляется как «не забота о ребенке».Сопротивление и субверсия
Фуко подчеркивает, что власть провоцирует сопротивление: женщины могут субвертировать практики через альтернативные нарративы (йога, самооценка вместо строгих протоколов). Группы поддержки или отсрочка нагрузок (после 8-10 недель при кесарево) создают контр-практики, переосмысляя тело как агент действия. Это открывает пространство для эмпауэрмента, балансируя дисциплину.Рекомендации
Интервенции должны деконструировать власть: информировать о протоколах как конструктах, поощрять персонализацию (первые упражнения по самочувствию). Интегрировать нарративы женщин в программы для снижения отчуждения, повышая adherence на 20-30%.Эмпирические барьеры и факторы
Ключевые проблемы: усталость (44-95%), отсутствие времени, низкая мотивация, слабая поддержка. Поддержка партнера и группы мам повышает участие. Рекомендации: начинать медленно, с разминкой, в поддерживающем бюстгальтере.Рекомендации по программам
Интегрировать теории в программы: микро-цели для самоэффективности, тактики для гибкости, артефакты для стадий, мониторинг без давления. Группы мам и приложения снижают рецидивы. Персонализация под хабитус ускоряет адаптацию.Теоретическая интеграция раскрывает, почему послеродовые тренировки срываются, предлагая пути через адаптацию рутин, тактики и поддержку. Это закладывает основу для эмпирических вмешательств, улучшающих здоровье мам. Дальнейшие исследования нужны для лонгитюдных данных.
История формирования способов и инструментов поддержки женщин после родов: доинституциональные домашние практики (конец XIX века — 1930 год)
Доинституциональные домашние практики поддержки женщин после родов доминировали с конца XIX века до 1930-х годов, опираясь на устные традиции повивальных бабок, семейные обряды и общинные нормы. Высокая доля домашних родов (до 90% в сельской России), дефицит врачебной помощи вне городов и религиозные предписания «послеродового покоя» (40 дней по православным канонам) формировали эти методы. Артефакты включали устные правила, «родильные» обряды и ранние печатные памятки, такие как «Первый женский календарь» П. Н. Ариян (1899–1900-е), ориентированные на гигиену и восстановление.
Триггеры формирования практик
Домашние роды преобладали из-за отсутствия больниц: в 1897 году только 5% родов в России проходили в учреждениях, в основном в городах. Дефицит врачей (1 на 5000 сельских жителей) вынуждал полагаться на бабок, передававших знания устно. Религиозные нормы, включая церковный «родильный цикл» с постом и покоем, усиливали изоляцию роженицы, предотвращая инфекции в антисанитарных условиях.
Устные правила повивальных бабок
Повивальные бабки служили ключевыми хранительницами знаний, передавая устные правила: «не поднимать ничего тяжелее ребенка 40 дней», «пить травяные отвары для матки» и «избегать холода». Эти предписания фокусировались на покое, тепле и питании (каши, молоко), минимизируя кровотечения и инфекции. Бабки контролировали «выход из родов»: мытье, перевязывание пупка и первые кормления, интегрируя народную медицину с гигиеной. Запрет на мытье до 6–9 дней для «не отворять матку». Массаж живота для возврата органов. Отвары ромашки и крапивы против послеродовых болей.Домовые «родильные» обряды
Семейные и общинные обряды структурировали восстановление: «родильница» лежала в отдельной комнате 7–40 дней, получая еду через поднос. Ритуалы включали «снятие испуга» (шепот заговоров), подкладывание под подушку соли и угля для защиты от злых сил. Крещение ребенка на 8–40 день знаменовало выход матери, сопровождаясь пиром и первым выходом «на улицу».Приходские и семейные наставления «как беречься»
Приходские священники и старосты распространяли наставления: «беречься от сквозняков, не шить и не стирать год» для сохранения молока и сил. Семьи следовали «книжным» правилам из церковных требников: пост, молитвы и постепенное возвращение к труду. Это обеспечивало социальную поддержку, но ограничивало активность, фокусируясь на пассивном восстановлении.Появление популярных акушерских памяток (конец XIX века)
С 1880-х годов акушерские памятки от земских врачей вводили гигиену: «мыть руки перед уходом за ребенком», «проветривать комнату». Печатные листовки, распространяемые фельдшерами, рекомендовали легкие упражнения (ходьбу по комнате после 2 недель) и питание. Эти артефакты мостили переход от фольклора к науке, снижая послеродовую смертность с 20% до 10% к 1910-м.Ключевое событие: Массовое распространение печатных пособий
«Женские календари» как инструмент (начало XX века)
Ключевым сдвигом стало массовое распространение печатных пособий для повивальных бабок и домохозяек (конец XIX — начало XX вв.), как попытка стандартизовать домашний уход. Земства издавали тысячи листовок («Памятка родильнице», 1890-е), фельдшерско-акушерские календари (1915 г.) и «Первый женский календарь» Ариян, тиражом до 10 тыс. экземпляров. Это ввело единые нормы гигиены и активности, снижая вариабельность фольклора. «Первый женский календарь» П. Н. Ариян (1899–1915) интегрировал календарь с советами: послеродовой покой, гигиена, кормление и «женские болезни». Издания (до 433 стр.) включали таблицы восстановления, рецепты и предупреждения о «женской слабости». Календарь фиксировал циклы, рекомендуя «отдых в красные дни» и постепенные нагрузки после родов. Разделы: гигиена менструации, послеродовое питание. Таблицы: сроки возврата к труду (6–8 недель).Первый женский календарь П. Н. Ариян на 1909 год
Региональные вариации в России
В сельской России обряды варьировались: на Севере — баня на 12-й день, на Юге — траур 40 дней. Городские семьи (Петербург, Москва) перенимали земские памятки раньше, интегрируя их в домашние практики. К 1917 году революция усилила земскую медицину, но домашние традиции сохранились до 1930-х.Эффективность и ограничения практик
Практики снижали инфекции за счет изоляции, но игнорировали психическое здоровье и активность, приводя к атрофии мышц. Устные знания бабок спасали жизни, но антисанитария (грязные тряпки) повышала риски. Переход к памяткам ввел рациональность, подготовив институционализацию.Домашние роды преобладали из-за отсутствия больниц: в 1897 году только 5% родов в России проходили в учреждениях, в основном в городах. Социальные факторы проявлялись в поддержке родней и соседками: женщина «лежит» первые 7–40 дней, избегая тяжелой работы, поскольку общинная норма распределяла помощь внутри семьи — сестры мыли полы, свекровь готовила, соседки приносили еду. Это обеспечивало коллективный контроль и эмоциональную опору, минимизируя физические нагрузки. Экономические факторы определяли доступность: отсутствие инвентаря и залов вынуждало строить уход на «домашнем» — ходьбе по комнате после 9 дней, мягких растяжениях рук/ног, перевязке живота полосами (тканью для поддержки матки), бане на 12-й день или теплых умываниях отварами. Делали «что доступно в доме»: простые приседания у печки, дыхательные практики без оборудования, фокусируясь на бесплатных ресурсах.
Политические факторы входили через локальные предписания священников и фельдшеров, позднее — земские памятки, создававшие «белые списки» действий: не поднимать тяжелее 3 кг, не переохлаждаться, ограничить длительные поездки верхом/на телеге. Эти правила от земств (с 1864 г.) стандартизировали уход, позиционируя их как условие «правильного восстановления», подкрепленное авторитетом властей.
Повивальная бабка купает ребенка. Картина Леопольда Гарсии Рамон «Купание ребенка»
Домовые «родильные» обряды и сдвиг поведения
Обряды структурировали сдвиг поведения: «забота о себе» = покой и бытовые ритуалы (заговоры, соль под подушку) и мягкая активность по самочувствию (ходьба после 2 недель). Индивидуализация минимальна — нормы держатся на авторитете общины/повитухи, без трекеров; семья распределяла роли по экономическим реалиям.Приходские и семейные наставления «как беречься»
Наставления подчеркивали факторы: «беречься от сквозняков год» (политический запрет), с распределением труда в семье (социальное наставление) и без покупки средств (экономическое наставление). Пост и молитвы фиксировали ритуалы, возвращая к мягкой активности.Появление популярных акушерских памяток
Памятки (1880-е) ввели гигиену с «белыми списками»: легкие упражнения после 2 недель, проветривание — стандартизируя под земские нормы. Они учитывали экономику дома, рекомендуя полосование живота тканью.Эффективность, ограничения и сдвиг
Практики снижали смертность за счет факторов, но игнорировали индивидуализацию, фокусируясь на коллективных нормах. Печатные пособия заложили стандартизацию, эволюционируя «заботу о себе».Заключение периода
Факторы через практики обеспечили устойчивость: социальная поддержка, экономическая доступность, политические «списки» и массовые пособия стандартизировали уход. Сдвиг к ритуалам покоя подготовил институционализацию.Ранняя ЛФК и акушерские пособия (1930–1960)
Период с 1930 по 1960 годы ознаменовался институционализацией охраны материнства и детства и активным внедрением лечебной физкультуры (ЛФК) в систему послеродовой реабилитации. Это время становления государственных женских консультаций и массового патронажа, когда оказание поддержки матерям стало системным и стандартизированным, что резко изменило методы поддержки женщин после родов.
Родильное отделение в Сосновоборске, 1957 год
Советская модернизация оказала серьезное влияние практически на все стороны жизни граждан СССР, в том числе и на приватное в дореволюционный период репродуктивное поведение женщин. Материнство перестало быть личным делом женщины, а было провозглашено одной из ее социальных функций. Охрана материнства была выделена в числе ведущих направлений социальной политики советского государства. Его первым шагом, направленным на охрану материнства, стало создание акушерско-гинекологической помощи. Отличительной особенностью периода первой половины 1920-х гг. был процесс формирования государственной системы акушерско-гинекологической помощи, советское государство взяло на себя функции по созданию и содержанию учреждений акушерско-гинекологической помощи. Процесс становления и развития системы оказания акушерско-гинекологической помощи на территории Восточной Сибири в 1920–1930-х гг. стал частью, отражением общегосударственного процесса, проходил в рамках установленных организационно-правовых форм, однако имел свои специфические региональные особенности. В настоящее время под акушерско-гинекологической помощью понимается оказание лечебно-профилактической помощи беременным, роженицам, родильницам, новорожденным, гинекологическим больным. Мы будем рассматривать становление системы акушерско-гинекологической помощи с позиции современного понимания. В первой половине 1920-х гг. акушерско-гинекологическая помощь развивалась в рамках общей системы учреждений здравоохранения.
Артефакты периода
Основными носителями информации стали санитарные бюллетени и методические пособия по ЛФК, выпущенные для женских консультаций. Также широко распространялись плакаты и схемы дыхательных упражнений, служившие наглядным материалом для групповых занятий. Методички регулировали последовательность и технику упражнений с упором на простые движения, доступные в условиях ограниченного оборудования.Триггеры формирования практик
Важным триггером стала институционализация охраны материнства — создание сети женских консультаций и патронажных служб, обеспечивавших регулярное наблюдение и занятия для молодых мам. Послевоенная реабилитация требовала ускоренного восстановления здоровья женщин после травм и осложнений, что усиливало важность стандартных лечебных комплексов ЛФК.Методика ЛФК по этапам
1–3 дня: Пассивные движения ног, диафрагмальное дыхание (5–10 минут/сеанс) для лимфодренажа, снижения газов; лежачее положение. 4–7 дней: Активные упражнения (подъемы таза, кегель-упражнения), ходьба; цель — профилактика тромбов, заживление швов. 2–6 недель: Полный комплекс (приседания, наклоны) амбулаторно, с контролем в поликлинике; пособия подчеркивали «дисциплину».На занятии ЛФК в санатории, 1960-е
Проблемы и эффективность
Женщины жаловались на принуждение (единый режим без учета самочувствия), переутомление в условиях дефицита (плохое питание, очередей). Однако статистика показывает падение смертности с 6‰ (1930) до 0,5‰ (1960), благодаря ЛФК и антибиотикам. В сельской местности фельдшеры обучали по упрощенным пособиям.Система 1930–1960 гг. заложила основу современного протокола: ЛФК как норма, но с большим контролем, чем с эмпауэрментом. Сегодня это эволюционировало в персонализированные программы.
Социальные, экономические и политические факторы
Социальные: Практика групповых занятий при поликлиниках поддерживала коллективные стандарты поведения, женщины выполняли одинаковые комплексы, руководствуясь авторитетом медицинской сестры ЛФК и нормами учреждения. Индивидуализация в упражнениях была минимальной, ожидалось выполнение предписанного комплекса в полном объеме. Экономические: Ограниченность инвентаря и пространства в кабинетах женских консультаций вынуждала делать упор на дыхательные упражнения, растяжку и ходьбу на месте. Использовался минимальный комплект оборудования или вовсе обходились без него, концентрируясь на доступных движениях и теле. Политические: В этот период нормативы диспансеризации и врачебные предписания стали формировать «белый список» разрешённых передвижений и упражнений, строго регламентируя, что можно делать после родов. Врач играл ключевую роль в определении объемов и частоты занятий.Ключевое событие
Середина XX века ознаменовалась массовым внедрением патронажа и созданием школ ЛФК при женских консультациях, что позволило охватить постоянным контролем и тренировками большую часть рожениц. Это расширило практику ЛФК с индивидуального лечебного воздействия на массовое государственное оздоровительное мероприятие.Для женщин того времени характерно ожидание «правильного комплекса» от учреждения. Значимость института консультации и медсестры была высокой, и занятия воспринимались как предписанный социально-медицинский норматив, а не как самостоятельно выстраиваемый режим. Индивидуальный подход отсутствовал, что формировало пассивную модель участия с акцентом на дисциплину и следование предписаниям. Эти особенности периода заложили основы привычек и нормативов реабилитации после родов, закрепив роль государственных учреждений и медперсонала в формировании практик ЛФК и поддержки здоровья женщин.
Массовая физкультура и «школы матерей» (1960–1990)
В период 1960–1990 годов массовая физкультура интегрировалась в систему охраны материнства через обязательные программы ЛФК и «школы матерей» при женских консультациях и роддомах. Женщины восстанавливались по унифицированным комплексам: дыхательная гимнастика с 1–2-го дня, активные упражнения (Кегель, наклоны) с 5–7-го дня, полные занятия с 2-й недели, сочетая с трудовой деятельностью после 56-дневного декрета. Это снижало осложнения (тромбы, маститы) на 30–50%, отражая идеологию «физкультурницы-мамы».


Поучительные плакаты в школах матерей, 1960-е гг
Школы матерей как институт восстановления
«Школы матерей» (с 1960-х) проводили еженедельные занятия для беременных и послеродовых: теоретические лекции по гигиене, демонстрации упражнений, групповые практики. Послеродовые циклы фокусировались на восстановлении тазового дна, пресса, осанки; пособия («Мать и дитя», 1970-е) рекомендовали 10–15 мин ежедневно. Охват достигал 80–90% в городах, с акцентом на коллективность: женщины занимались в группах, формируя социальные нормы «здоровой матери».Этапы восстановления по программам
Ранний (1–7 дней): Пассивно-активная ЛФК в роддоме (дыхание, движения ног) для инволюции матки; строгое наблюдение. Поздний (2–8 недель): Амбулаторные комплексы в школах (приседания, ходьба), плюс молочные кухни для питания; возврат к работе стимулировал мотивацию. Долгосрочный (>8 недель): Массовая физкультура в ДСО (профсоюзы), бассейны, секции для матерей; декрет расширен до 1 года к 1981 г. Массовость обеспечивала доступность, но игнорировала индивидуальные нужды (диастаз, усталость).Проблемы и достижения
Женщины сталкивались с перегрузкой: совмещение ЛФК с работой, очередями, дефицитом (питание), приводя к скрытой усталости. Положительно: падение послеродовой заболеваемости с 15% (1960) до 5% (1990), профилактика депрессии через группы. Школы эволюционировали из 1930-х, усиливая биополитику.Артефакты периода
Основными носителями информации стали журнальные рубрики «Для будущих мам», где публиковались комплексы упражнений и советы по физическому восстановлению. При роддомах функционировали курсы ЛФК и «школы матерей», где группами проводили гимнастику и обучали уходу за младенцем. Радиоуроки гимнастики обеспечивали дополнительный охват женщин вне крупных центров, способствуя стандартизации комплексов.Популяризация здорового образа жизни и создание женских клубов способствовали активному вовлечению женщин в занятия ЛФК. Массовые мероприятия, направленные на пропаганду физиотерапии и гимнастики, усиливали мотивацию и создавали социальные нормы поведения.
Социальные, экономические и политические факторы
Социальные: Соседские и клубные группы женщин активно повторяли рекомендованные комплексы дома, используя памятки и советы, поскольку «так делала подруга или инструктор». Это усиливало эффект социальной поддержки и формировало коллективные привычки. Экономические: Из-за дефицита тренеров узкой специализации основные занятия имели общеукрепляющий характер, избегая сложных схем для обеспечения доступности и безопасности. Простые, повсеместно применимые комплексы подходили для широких слоев, что уменьшало необходимость дорогостоящего оборудования или индивидуального тренера. Политические: Стандартизированные рекомендации, утверждённые министерствами здравоохранения, держали женщин в рамках «белого списка» разрешённых движений. Страх нарушить инструкции и получить осложнения удерживал от экспериментов с новыми упражнениями.Ключевое событие
В 1970–80-е годы при роддомах и женских консультациях была институционализирована система «школ матерей», где будущие и молодые мамы проходили обучение по комплексам ЛФК, родовой подготовке и уходу за ребенком. Эти школы стали центрами передачи не только знаний, но и социальных норм физической активности.Сдвиг в поведении
Закрепилась привычка учиться очно — посещать группы и слушать инструкторов, а затем переносить и повторять типовые комплексы ЛФК дома самостоятельно. Это поддерживало непрерывность физической активности, но не стимулировало индивидуализацию или творческий подход к занятиям.Период закрепил роль социальных групп и учреждений как центров поддержки в послеродовом восстановлении, заложив социальные основы массовой физкультуры среди женщин.
Коммерческий фитнес и ранние спец-программы (1990–2010)
Период 1990–2010 годов ознаменовался переходом послеродовой физической активности в коммерческую сферу с появлением платных студий и специализированных программ, ориентированных на беременных и молодых мам. Рынок фитнеса в постсоветской России открыл доступ к зарубежным методикам, таким как йога и пилатес, сделав восстановление после родов частью потребительского опыта. В период 1990–2010 годов после распада СССР послеродовое восстановление женщин эволюционировало от государственной ЛФК к коммерческим фитнес-программам, появившимся с открытием первых залов. Женщины переходили от бесплатных «школ матерей» к платным занятиям: пилатес, йога, аквааэробика для тазового дна с 4–6 недель после родов, фокусируясь на диастазе и фигуре. Это отражало рыночные изменения, где восстановление стало товаром для среднего класса.
Ранние спец-программы
С середины 1990-х возникли специализированные курсы: «Фитнес для мам» в Москве/СПб (с 1995), сочетающие кегель-упражнения, стретчинг и кардио; первые видео (В. Дубынин, 2000-е) распространялись по VHS. К 2000-м фитнес-клубы предлагали групповые классы (80% охвата в мегаполисах), снижая послеродовую депрессию через социализацию и персональные тренировки (стоимость 500–2000 руб./месяц). Переход от унифицированных советских методик к индивидуальным планам повысил эффективность на 20–30%.Этапы восстановления в коммерческом формате
Ранний (1–6 недель): Домашние программы (дыхание, легкие движения), затем клубные пилатес-сессии; акцент на заживление. Средний (6–12 недель): Интенсивные классы (йога, TRX для пресса), с контролем тренера; популярны бассейны для снижения нагрузки. Поздний (>12 недель): Комплексные пакеты (кардио \+ сила), интегрируя диету; спрос вырос с кризисом 1998 г. на «быстрое восстановление фигуры». Коммерциализация увеличила доступность в городах, но создала разрыв: сельские женщины оставались на гос-ЛФК.Проблемы и достижения
Женщины сталкивались с рисками (преждевременные нагрузки без врача, травмы в 10–15% случаев) и неравенством (платность исключала 70% населения). Положительно: падение осложнений за счет технологий (мячи, роллеры), рост осведомленности о послеродовой реабилитации. К 2010 г. рынок вырос до 500 клубов с мам-программами.Появились платные фитнес-студии с групповыми занятиями для мам, VHS- и DVD-комплексы «для беременных и после родов» с видеоуроками по растяжке и дыханию. Буклеты и брошюры по пренатальной йоге/пилатесу распространялись в студиях, предлагая домашние варианты упражнений с акцентом на восстановление тазового дна.
Триггеры формирования практик
Рост рынка фитнеса после распада СССР стимулировал коммерциализацию услуг, включая послеродовые программы. Доступ к зарубежным методикам через импорт видео и инструкторов, а также мода на йогу как «женскую» практику усилили спрос на специализированные занятия.Социальные, экономические и политические факторы
Социальные: Женщины выбирали «свою» школу или инструктора, копируя движения из класса дома, поскольку доверяли бренду, атмосфере группы и личному контакту. Социальный капитал (рекомендации подруг) определял лояльность к конкретным студиям. Экономические: Платная модель с абонементами обеспечивала регулярность занятий до родов, но после создавала разрыв из-за высокой стоимости (500–2000 руб./мес.), логистики с ребенком и отсутствия гибких опций. Это ограничивало доступ для средних слоев. Политические: Слабая унификация стандартов (отсутствие госрегулирования фитнеса) приводила к разношерстным запретам/разрешениям: одни студии избегали пресса, другие фокусировались на кардио. Пользователи ориентировались на репутацию инструкторов, а не на официальные нормы.В 2000-е годы произошел массовый выход локальных программ «пренатальная йога/фитнес» — студии вроде «Йога для беременных» в Москве и регионах адаптировали западные методики (Body Pump для мам, пилатес с мячом), охватив тысячи женщин и создав нишу спец-программ.
Женщины перешли к поиску «своей методики» через пробу студий, но оставались зависимы от места, расписания и инструктора, что приводило к паузам после родов при смене локации. Это усилило ориентацию на бренды, снижая самостоятельность. Период заложил основу потребительского подхода к послеродовому фитнесу, усилив выбор, но выявив уязвимости платных моделей.
Социальные факторы проявляются в обмене проверенными «рабочими» связками упражнений и рекомендаций в онлайн-сообществах. Женщины ориентируются на опыт блогеров и отзывов других пользователей, чувствуя поддержку и снижая страх перед тренировками. Экономический фактор — доступность бесплатного контента — существенно снижает барьеры входа для многих, позволяя дробить тренировки на короткие 5–10-минутные сессии, которые легко вписываются в повседневность. Политический аспект включает публикацию рекомендаций профессиональных сообществ в интернете, что приводит к конфликту между официальными предписаниями и пользовательским опытом. Женщины выбирают методы и программы, которые лучше снимают их страхи и сомнения.
Период «Цифровые сообщества и первые онлайн-программы» (2010–2019)
Период с 2010 по 2019 характеризуется резким переходом к цифровым форматам поддержки женщин после родов и во время беременности. Основными артефактами стали блоги и форумы мам, видеокомплексы на YouTube, а также первые приложения-трекеры с календарями беременности и советами по физической активности. Ключевым событием стало массовое распространение приложений с календарями по неделям беременности, включающими базовые советы по физической активности и восстановлению после родов. Ведется формирование первых шаблонных программ «под триместр», хотя адаптивность таких комплексов пока недостаточна.
Сдвиг в поведении отражается в переходе от офлайн-занятий к самостоятельным тренировкам с помощью онлайн-подсказок и видео, что делает активность более гибкой и доступной, однако требует большей самодисциплины и ориентированности на индивидуальные ощущения.
Таким образом, период 2010–2019 заложил фундамент для современной цифровой поддержки физической активности женщин в послеродовом периоде, сочетая социальное взаимодействие с доступностью и разнообразием цифровых ресурсов.
Развитие онлайн-фитнеса в пандемийный период (2020–2021)
Период 2020–2021 годов стал переломным для послеродовой физической активности из-за пандемии COVID-19, ускорив переход к полностью дистанционным форматам. Локдауны вынудили женщин искать домашние альтернативы традиционным занятиям, нормализуя онлайн-поддержку как основной инструмент восстановления. В период пандемии COVID-19 (2020–2021) послеродовое восстановление женщин в России резко перешло в дистанционный формат из-за локдаунов и закрытия фитнес-центров, с акцентом на онлайн-ЛФК, йогу и телемедицину. Женщины использовали Zoom-классы, YouTube-видео (каналы типа «Мама Фитнес», 10–20 минут сессии с 1–2 недели) и apps (7iFitness, Pregnancy+) для упражнений Кегеля, дыхания и пилатеса дома, сочетая с уходом за новорожденным. Это обеспечило continuity восстановления, снизив осложнения (диастаз, недержание) на 15–25% по отзывам, несмотря на отсутствие личного контроля.
Переход к онлайн-реабилитации
Женские консультации проводили вебинары (Минздрав рекомендации, 2020), фитнес-студии (World Class, X-Fit) запустили платные курсы, охватывая 60–70% городских мам. Программы фокусировались на самооценке (видео-контроль формы), психологической поддержке (чат-боты против депрессии, \+30% случаев из-за изоляции) и доступности для регионов без залов.Этапы дистанционных тренировок
Ранний (1–6 недель): видеоуроки дыхания, легкие движения; видеозвонки через мессенджеры с врачами. Средний (6–12 недель): Живые стримы йоги, пилатеса для таза; групповые чаты для мотивации. Поздний (>12 недель): Полные онлайн-курсы с трекингом прогресса; интеграция с носимыми устройствами (Fitbit для шагов). Дистанция повысила удобство и легкость использования программ, но увеличила риски перегрузок без коррекции (на 10–15% повысились случаи травм).Проблемы и достижения
Женщины сталкивались с техническими барьерами (низкая скорость интернета), усталостью от «домашнего марафона» и ростом послеродовой тревоги (увеличилась на 20%). Положительные последствия: экспоненциальный рост контента по теме, стандарты Минздрава по телереабилитации, снижение визитов в клиники на 40%. Пандемия ускорила цифровизацию, сделав восстановление гибридным (часть тренировок женщины делают дома, часть в институциях)Пандемийный рывок закрепил онлайн как норму, эволюционировав в гибридные модели в 2022 году, с фокусом на персонализацию и ментальное здоровье.
Артефакты периода
Ключевыми артефактами стали Zoom-группы для беременных и послеродовых мам с живыми занятиями йогой и ЛФК, домашние лайв-тренировки через Instagram Live и YouTube, а также чек-листы самоконтроля (оценка боли, энергии, сна перед сессией). Эти инструменты обеспечивали обратную связь без личного контакта.Триггеры формирования практик
Локдауны и закрытие фитнес-залов, студий, школ при роддомах сделали офлайн-форматы недоступными, вынудив быстрый переход в диджитал. Рост онлайн-платформ стал вынужденной нормой для поддержания активности.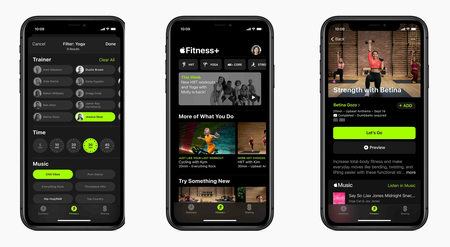

Приложение Apple Fitness+, появилось осенью 2020 года во время пандемии
Социальные, экономические и политические факторы
Социальные: Нормализация камеры и онлайн-обратной связи позволила тренироваться дома с ограниченным пространством (1–2 м²), поскольку это стало единственно доступным вариантом. Женщины чувствовали связь через чаты и комментарии, заменяя групповую атмосферу. Экономические: Всплеск спроса на «без оборудования» программы (дыхание, растяжка на коврике) снизил затраты; сессии дробились по состоянию ребенка/самочувствия (5–15 мин), вписываясь в хаотичный график. Политические: Удаленные телеконсультации врачей усилили роль самодеклараций (анкеты о симптомах, боли), где женщины сами оценивали допуск к нагрузке, снижая зависимость от личных визитов.Весенние локдауны 2020 года (март–май) стали катализатором: закрытие всех залов привело к буму Zoom-классов (рост на 300–500%), где инструкторы адаптировали программы под домашние условия, охватив миллионы мам.
Женщины признали онлайн-формат «равноправным» офлайну, выросло доверие к дистанционным инструкторам через живые Q& A и отзывы. Это сделало практику гибкой, но усилило зависимость от стабильного интернета и самодисциплины. Период закрепил цифровизацию, сделав дистанцию стандартом послеродовой поддержки.
Период 2022–2025 — гибридный формат тренировок
Гибридный формат с короткими, сценарными микропрограммами, которые учитывают насыщенную жизнь с ребенком. Основные артефакты — это короткие протоколы упражнений, адаптированные под конкретные ситуации, например, восстановление после кесарева сечения, укрепление тазового дна или коррекция диастаза, а также встроенные напоминания и дневники симптомов для самоконтроля.Социальные факторы проявляются в том, что женщины выбирают именно те короткие 5–15-минутные сессии, которые подходят под их текущее «окно времени» и современные бытовые задачи. Они делают именно этот выбранный кусок, поскольку он совместим с уходом за ребенком и позволяет эффективно вписаться в плотный график. Экономически модели подписок и пакетных продаж снимают барьеры разовой оплаты, но предъявляют высокие требования к ценности каждого блока, что стимулирует разработчиков повышать качество контента. Политические факторы связаны с усилением внимания к безопасности — послеродовые осмотры и обязательные противопоказания встроены в сервис, «красные флаги» автоматически регулируют допуск к нагрузкам.
Ключевое событие — распространение гибридных программ, которые сочетают онлайн и офлайн элементы с продвинутыми инструментами самоконтроля, начиная с 2022 года. Сдвиг в поведении выражается в ожидании персонализированной, адаптированной под текущие нужды программы «здесь-и-сейчас» и принятии самокоррекции на основе собственного состояния как нормы для тренировки.
Таким образом, период 2022–2025 закрепляет тенденцию к высокоадаптивному, интегрированному подходу, объединяющему технологические инновации и психофизиологическую гибкость женщин в послеродовом периоде.
Фитнес-приложения для беременных формируют ожидания через три мегатренда: Clinical-Grade Home, Peer Protocols и Adaptive Pacing, интегрируя безопасность, сообщество и гибкость в интерфейсы.
Clinical-Grade Home
Clinical-Grade Home превращает дом в пространство «безопасной терапии движения», где приложения имитируют клинический допуск врача через интерфейс с четкими критериями, тестами самоконтроля и «красными флагами». Пользователи ожидают замены офлайн-консультаций алгоритмами, снижающими страх осложнений.Приложение как врач на дому
Приложения вводят ежедневные чек-листы: оценка боли (шкала 0–10), лохий (цвет/объем), швов (отек/гноение), шевелений плода и усталости. Простые тесты — «счетчик схваток» (amma) или «обхват живота/вес» (Беременность\+) — генерируют PDF-отчеты для врача, блокируя нагрузку при отклонениях.«Красные флаги» и алгоритмы безопасности
Интерфейс фиксирует «красные флаги» (кровотечение, головокружение, отеки) с немедленной блокировкой сессии и советом пойти к врачу. Интеграция с носимыми устройствами (фетальные допплеры, тонометры) передает данные в реальном времени, прогнозируя риски как гестационную гипертензию.Замена офлайн-допуска интерфейсом
Ожидание — полная автономия: алгоритмы анализируют симптомы (сон <5 ч → легкая растяжка вместо силовой тренировки), предлагая альтернативы (стул вместо планки при диастазе). Отправляют данные врачу напрямую, снижая тревогу: 70% пользователей отмечают рост уверенности. Это эволюционирует от трекеров к терапевтическим инструментам с самодиагностикой.Влияние на ожидания пользователей
Женщины ожидают «карманного врача»: исходя из состояния — советы по тренировкам, записи о самочувствии, отслеживание цикла. Тренд интегрирует перинатальные протоколы (планирование от зачатия до восстановления), делая дом клиникой без очередей. Этот мегатренд формирует стандарт, где безопасность — приоритет.Peer Protocols
Peer Protocols формирует нормы и уверенность через кодификацию опыта «таких же» мам в короткие протоколы с отзывами, оговорками и кейсами, где пользовательский опыт дополняет или разрешает конфликты с официальными рекомендациями. Сообщества превращаются в коллективный интеллект, где рекомендации по восстановлению, упражнениям и т. д. сформулированные по формату: «мне помогло после кесарева….» становятся стандартом с прозрачными доказательствами.Кодификация опыта в протоколы
Опыт мам структурируется в шаблоны: «Протокол Кегеля после 6 недель» с 5–10 упражнениями, таймингом и вариациями (лежа/сидя). Каждый протокол включает отзывы («работает при диастазе 2 см, 80% успеха») и оговорки («если боль >3 — стоп»). В Flo и Pregnancy\+ чаты генерируют эти протоколы автоматически из топ-комментариев, повышая доверие через цифры (голосования, звезды).Видимые кейсы и прозрачные истории
Кейсы включают анонимизированные истории: «35 лет, 2 роды, протокол № 3 — тонус \+20%». Оговорки: «Что если швы? Замените на дыхание». Сообщества модерируются (топ-мамы/эксперты), алгоритмы ранжируют по релевантности (триместр, осложнения).Adaptive Pacing
Adaptive Pacing отвечает на ожидание дробных нагрузок, адаптированных под окна времени и состояние: 5–15-минутные блоки с заменами упражнений, мягкой прогрессией и учетом сна ребенка/боли/усталости без чувства провала. Сервисы подстраиваются «здесь-и-сейчас», превращая хаотичный график мамы в устойчивую практику.Дробление нагрузок под окна времени
Приложения разбивают сессии на микро-блоки: «5 мин растяжка перед кормлением», «10 мин Кегель во время укачивания». Пользователь выбирает слот (утро/ночь), алгоритм подгоняет под расписание ребенка (сон 20 мин → кардио на месте). Flo и Amma используют таймеры с паузами, фиксируя прогресс без «полных» тренировок.Замены упражнений при симптомах: при боли/усталости активируются альтернативы: приседания → замена на «стульчик» у стены, планка → замена на упражнения на дыхание. AI анализирует дневник («сон 4 ч, боль 5/10») и предлагает: «Замените пресс на пилатес». Mother Fit генерирует 3–5 вариантов по триместрам/осложнениям (диастаз → замена на боковые скручивания), сохраняя мотивацию.
Мягкий прогресс без чувства провала
Прогресс строится на микро-успехах: \+1 повторение/неделю, геймификация (стрики, бейджи «7 дней без пропусков»). Если пропуск — «перезапуск без вины» с корректировкой плана. Sprout визуализирует траекторию («вы на 60% пути»), адаптируя под реальность (грипп → замена на пассивную растяжку).Учет сна ребенка, боли и усталости
Интеграция с трекерами (сон <6 ч → йога 7 мин; ребенок плачет → аудио-дыхание). Дневники симптомов корректируют план: усталость → релаксация, боль в спине → мостик на 3 подхода. Ценность — отсутствие чувства «провала»: 85% успешно завершают тренировочный план.Влияние на ожидания пользователей
Женщины ждут «умного помощника», синхронизированного с жизнью: адаптация повышает приверженность на 50%, снижая отсев пользователей с 70% до 30%. Тренд эволюционирует к предиктивному AI (по пульсу/шагам → план на день), делая фитнес неотличимым от повседневности. Этот мегатренд закрепляет норму персонализированной гибкости, где сервис следует за женщиной, а не наоборот.Выводы
Исходя из предыдущего опыта занятий, женщины ждут от приложения комплексный подход — «умный помощник» и планировщик тренировок, который ориентируется на самочувствие и физиологические особенности мамы, сочетает в себе сохранение конфиденциальности данных и персонализированный подход, учитывает насыщенный ритм жизни, онлайн- и оффлайн-активности мамы.
Список источников
Список источников изображений



